Marcapasso
Marcapassos, Desfibriladores e Ressincronizadores Cardíacos.
História
O primeiro marcapasso cardíaco foi desenvolvido por XXX em XXX. Sua descoberta promoveu o salvamento de diversas vidas em todas as faixas etárias. Inicialmente os marcapassos eram muito grandes e de pouca portabilidade o que limitava os movimentos dos indivíduos que necessitavam dos mesmos. Com sua evolução eles puderam ser miniaturizados e tornaram-se totalmente implantáveis com recursos cada vez mais sofisticados. 
Figura1 . Primeiro Marcapasso Cardíaco. Desenvolvido por Hyman (1932).
Como são os marcapassos ?
É um dispositivo eletrônico composto de gerador (pilha do marcapasso e o circuito eletrônico de comando) e eletrodo (fio que se comunica com o coração). O gerador produz impulsos que permitem a contração cardíaca e o batimento normal do coração. Há indicação de seu uso quando o coração funciona tão lentamente que uma quantidade insuficiente de sangue é distribuída ao corpo e isso pode trazer problemas como cansaço, desmaios, falta de ar e tontura.
O implante é realizado sob a pele, no peito, próximo ao ombro, e o eletrodo que sai do gerador é introduzido através de uma veia importante e colocado dentro do coração, em contato com o músculo cardíaco.O implante é bem mais simples que outras cirurgias cardíacas. A internação hospitalar dura em média 2 dias.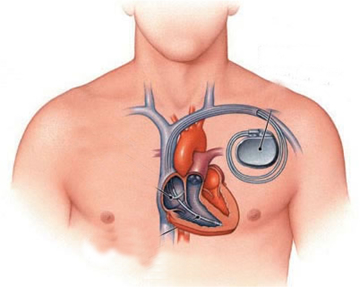
Figura 2 . Esquema de implante de marcapasso
Quem precisa de um marcapasso ?
Existem diversas doenças que necessitam implante de marcapasso. As principais são:
1. Bloqueio Átrio-ventricular total
2. Bloqueio Átrio-ventricular de 2º. Grau tipo II
3. Bradiarritmias
4. Doenças do nó sinusal
5. Síndrome Braqui-taqui
6. Pós operatório de algumas cirurgias
A indicação do procedimento depende de muitos fatores, não apenas do diagnóstico e somente um profissional habilitado pode avaliar o seu caso e determinar a correta indicação 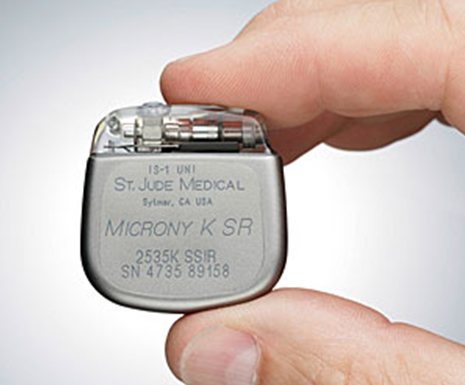
Figura 3. Marcapasso cardíaco
Como é feito o implante do marcapasso ?
O implante de marcapasso é feito em ambiente hospitalar e por equipe profissional treinada incluindo cirurgiões cardiovasculares, arritmologistas e anestesistas com o objetivo de garantir a sua segurança durante o procedimento.
Durante o mesmo o médico responsável realiza uma pequena incisão (corte) na região próxima ao ombro e através desta dois procedimentos básicos são realizados: Inicialmente os eletrodos são conectados ao seu coração. Eles permitem que o marcapasso possa monitorar os batimentos do coração e estimulá-lo quando necessário. A seguir, o gerador do marcapasso e implantado sob a pele.
Geralmente este é um procedimento de curta duração e os pacientes costumam receber alta em 1-2 dias.
Quais cuidados devo tomar após o implante ?
1) Mantenha o local da cirurgia sempre limpo e seco, utilizando apenas água e sabonete antisséptico recomendado.
2) Nos dois primeiros dias após o implante, ainda internado no hospital, o paciente deve realizar repouso no leito.
3) Evite esforços intensos e não dirija no primeiro mês após a cirurgia, principalmente com o braço do lado que foi implantado o marca passo.
4) Caminhada e atividade física leve são liberadas desde o dia da alta hospitalar.
5) Retirar os pontos entre o 7 e 10 dia após implante a critério do seu médico.
6) Seu marca passo deve ser avaliado periodicamente e isso será combinado com seu médico de forma individual. A avaliação deve preferencialmente ser realizada por cardiologista especializado em arritmias cardíacas.
7) Carregar sempre a carteirinha do marca passo.
8) Não deixe de perguntar ao seu médico qualquer dúvida que tenha e saiba que esse aparelho tem a intenção de lhe proteger, logo deve ser visto como algo benéfico e não como um martírio para sua vida.
O que são ressincronizadores cardíacos ?
Em situações especiais o coração pode não funcionar adequadamente devido a alterações na condução elétrica de seus batimentos. Esse fenômeno é conhecido com dissincronia ventricular e pode comprometer a eficiência dos batimentos do coração contribuindo para a insuficiência cardíaca.
Mais recentemente tornou-se possível corrigir este desequilíbrio elétrico com a utilização de marcapassos especiais conhecidos como ressincronizadores. Os ressincronizadores possuem mais eletrodos que o marcapasso convencional e sua programação também é mais complexa.
Os benefícios dos ressincronizadores em melhorar a insuficiência cardíaca estão restritos a casos selecionados e nem todas as formas de insuficiência cardíaca se beneficiam com a técnica. Somente um profissional capacitado pode avaliar o seu caso e determinar o melhor tratamento.
O que são desfibriladores implantáveis ?
Os desfibriladores cardíacos são tipos especiais de marcapasso que possuem funções especializadas, em especial a capacidade de realizar a monitorização das arritmias do coração e caso indicado a desfibrilação interna.
Em alguns pacientes o problema não é o coração batendo muito devagar, mas sim as taquicardias (arritmias de freqüência cardíaca rápida). Algumas dessas arritmias são letais, podendo levar a morte súbita.
Alguns pacientes com infarto do miocárdio prévio, doenças cardíacas genéticas ou arritmias ventriculares complexas prévias são candidatos ao implante de desfibrilador para evitar a morte súbita.
Esse beneficio é claro e comprovado na literatura médica e a avaliação de médico cardiologista ou do especialista em arritmias cardíacas pode identificar esse grupo de pessoas.
O implante é semelhante ao implante do marcapasso e a avaliação periódica é indispensável. Cada tipo de problema que leva a necessidade de CDI (cardio desfibrilador implantável) exige um tipo de acompanhamento especifico e seu médico deve lhe explicar com calma, antes do implante do aparelho, seus riscos e benefícios.
Quando há indicação correta, o CDI é capaz de verdadeiramente salvar vidas, mudando o prognóstico de doenças em que antes só era possível tratar com remédios mas se a arritmia ocorresse não haveria muita chance de sobreviver.
Dispositivos especiais de monitorização cardíaca
Em algumas situações torna-se necessário monitorizar os batimentos do coração por períodos prolongados, especialmente na busca e acompanhamento das arritmias. Nestas situações o eletrocardiograma convencional ou o Holter de 24h podem não ser capazes de identificar as alterações dos batimentos do coração e consequentemente métodos especiais de avaliação precisam ser usados.
Dentre estes métodos existe a possibilidade de realizar o implante de dispositivos de monitorização contínua dos batimentos por longos períodos (até anos). Estes são compostos de pequenos aparelhos implantados sem fios sob a pele que permitem gravar os batimentos do coração e transmiti-los a seu médico.
Somente uma equipe capacitada pode avaliar a indicação destes dispositivos e indicar seu uso. Sempre procure seu médico para avaliação.
Figura 4. Dispositivo de Monitorização Implantável
Artigos Publicados
 Artigos Publicados:
Artigos Publicados:
- Hemodynamic and Imaging Assessment of Transcatheter Aortic Valve Replacement with the Inovare® Proseal using Multislice Computed Tomography.
Fiori AG, Simonato M, Eyer A, Fonseca JHPD, Gaia DF.Braz J Cardiovasc Surg. 2020 Apr 1;35(2):127-133. doi: 10.21470/1678-9741-2019-0103.
- Current Generation Balloon-Expandable Transcatheter Valve Positioning Strategies During Aortic Valve-in-Valve Procedures and Clinical Outcomes.
Simonato M, Webb J, Bleiziffer S, Abdel-Wahab M, Wood D, Seiffert M, Schäfer U, Wöhrle J, Jochheim D, Woitek F, Latib A, Barbanti M, Spargias K, Kodali S, Jones T, Tchetche D, Coutinho R, Napodano M, Garcia S, Veulemans V, Siqueira D, Windecker S, Cerillo A, Kempfert J, Agrifoglio M, Bonaros N, Schoels W, Baumbach H, Schofer J, Gaia DF, Dvir D.JACC Cardiovasc Interv. 2019 Aug 26;12(16):1606-1617. doi: 10.1016/j.jcin.2019.05.057.PMID: 31439340
- Mortality prediction after transcatheter treatment of failed bioprosthetic aortic valves utilizing various international scoring systems: Insights from the Valve-in-Valve International Data (VIVID).
Aziz M, Simonato M, Webb JG, Abdel-Wahab M, McElhinney D, Duncan A, Tchetche D, Barbanti M, Petronio AS, Maisano F, Ribeiro VG, Gaia DF, Rana R, Kocka V, Mathur M, Wijeysundera H, Hellig F, Nissen H, Bekeredjian R, Rihal C, Duffy SJ, Dvir D.Catheter Cardiovasc Interv. 2018 Nov 15;92(6):1163-1170. doi: 10.1002/ccd.27714. Epub 2018 Aug 5..
- 1-Year Outcomes of Transcatheter Mitral Valve Replacement in Patients With Severe Mitral Annular Calcification.
Guerrero M, Urena M, Himbert D, Wang DD, Eleid M, Kodali S, George I, Chakravarty T, Mathur M, Holzhey D, Pershad A, Fang HK, O'Hair D, Jones N, Mahadevan VS, Dumonteil N, Rodés-Cabau J, Piazza N, Ferrari E, Ciaburri D, Nejjari M, DeLago A, Sorajja P, Zahr F, Rajagopal V, Whisenant B, Shah PB, Sinning JM, Witkowski A, Eltchaninoff H, Dvir D, Martin B, Attizzani GF, Gaia D, Nunes NSV, Fassa AA, Kerendi F, Pavlides G, Iyer V, Kaddissi G, Witzke C, Wudel J, Mishkel G, Raybuck B, Wang C, Waksman R, Palacios I, Cribier A, Webb J, Bapat V, Reisman M, Makkar R, Leon M, Rihal C, Vahanian A, O'Neill W, Feldman T.J Am Coll Cardiol. 2018 May 1;71(17):1841-1853. doi: 10.1016/j.jacc.2018.02.054.
- Impact of Pre-Existing Prosthesis-Patient Mismatch on Survival Following Aortic Valve-in-Valve Procedures.
Pibarot P, Simonato M, Barbanti M, Linke A, Kornowski R, Rudolph T, Spence M, Moat N, Aldea G, Mennuni M, Iadanza A, Amrane H, Gaia D, Kim WK, Napodano M, Baumbach H, Finkelstein A, Kobayashi J, Brecker S, Don C, Cerillo A, Unbehaun A, Attias D, Nejjari M, Jones N, Fiorina C, Tchetche D, Philippart R, Spargias K, Hernandez JM, Latib A, Dvir D.JACC Cardiovasc Interv. 2018 Jan 22;11(2):133-141. doi: 10.1016/j.jcin.2017.08.039.
- Mitral implant of the Inovare transcatheter heart valve in failed surgical bioprostheses: a novel alternative for valve-in-valve procedures.
Gaia DF, Braz AM, Simonato M, Dvir D, Breda JR, Ribeiro GC, Ferreira CB, Souza JAM, Buffolo E, Palma JH.Interact Cardiovasc Thorac Surg. 2017 Apr 1;24(4):514-520. doi: 10.1093/icvts/ivw368.PMID: 28077510.
- In vitro evaluation of implantation depth in valve-in-valve using different transcatheter heart valves.
Simonato M, Azadani AN, Webb J, Leipsic J, Kornowski R, Vahanian A, Wood D, Piazza N, Kodali S, Ye J, Whisenant B, Gaia D, Aziz M, Pasala T, Mehilli J, Wijeysundera HC, Tchetche D, Moat N, Teles R, Petronio AS, Hildick-Smith D, Landes U, Windecker S, Arbel Y, Mendiz O, Makkar R, Tseng E, Dvir D.EuroIntervention. 2016 Sep 18;12(7):909-17. doi: 10.4244/EIJV12I7A149.
- New Braile Inovare transcatheter aortic prosthesis: clinical results and follow-up.
Gaia DF, Breda JR, Duarte Ferreira CB, Marcondes de Souza JA, Macedo MT, Gimenes MV, Couto A, Simonato M, Financi LF, Buffolo E, Palma JH.
EuroIntervention. 2015 Oct 22;11(6):682-9. doi: 10.4244/EIJV11I6A136.
- Prosthesis-Patient Mismatch after Aortic Valve-In-Valve Implantation: Insights from the Valve-in-Valve International Data (VIVID) Registry
Sabine Bleiziffer; John Webb; Ran Kornowski; David M. Holzhey; Matheus S. Santos; Isaac George; Jan-Malte Sinning; Massimo Napodano; Luis Nombela-Franco; Mayra Guerrero; Henrik Nissen; Tanja Rudolph; Stephen Brecke; Ashish Shah; Petur Petursson; Alfredo Giuseppe Cerillo; Sujay Chandran; Neil Moat; Diego F. Gaia; Seung-Jung Park; Nikolaos Bonaros; Raffi Bekeredjian; Ruediger Lange; Danny Dvir
J Am Coll Cardiol. 2015;66(15_S):. doi:10.1016/j.jacc.2015.08.180
- Is there a therapeutic limit to sequential aortic valve-in-valve? Hydrodynamic analysis of sequential valve-in-valve using the novel Inovare prosthesis in surgical aortic bioprosthesis
Caio Cardoso; Diego F. Gaia; Matheus S. Santos; Thiago Vila Nova; Ademir Braz; Andre Lupp; Celso Avila; Daniel Alves; Pedro Saab Mota; Guilherme Lira; Marcus Vinicius Gimenes; Joao R. Breda; Enio Buffolo; Jose Honorio Palma
J Am Coll Cardiol. 2015; 66(15_S) doi: 10.1016/j.jacc.2015.08.641
- Mitral Transapical Transcatheter Valve-in-Valve Implantation Using The Braile Inovare Prosthesis
Diego F. Gaia; Matheus S. Santos; Danny Dvir; Joao R. Breda; Murilo Macedo; Carolina Baeta; Jose Augusto Marcondes; Jose Honorio Palma; Enio Buffolo
J Am Coll Cardiol. 2015; 66(15_S) doi: 10.1016/j.jacc.2015.08.721
- Ventricular assist device implantation with CentriMag VAS® for biventricular mechanical support.
Breda JR, Gaia DF, Macedo M, Motta P, Martins M, Alves D, Luppi A, Palma JH.
Rev Bras Cir Cardiovasc. 2013 Jul-Sep;28(3):401-4. doi: 10.5935/1678-9741.20130061. English, Portuguese.
- Off-pump transapical closure of a mitral periprosthetic leak: a new approach to a difficult problem. Gaia DF, Breda JR, Fischer CH, Palma JH. Interact Cardiovasc Thorac Surg. 2013.
- Pulsatile stent graft: a new alternative in chronic ventricular assistance. Palma JH, Gaia DF, Caputi G, Agreli G, Breda JR, Braile DM, Buffolo E. Rev Bras Cir Cardiovasc. 2013 Jun;28(2):217-23.
- Transcatheter aortic valve-in-valve implantation: a selection change? Gaia DF, Couto A, Breda JR, Ferreira CB, Macedo MT, Gimenes MV, Buffolo E, Palma JH.Rev Bras Cir Cardiovasc. 2012 Jul-Sep;27(3):355-61.
- Off-pump correction of an apical pseudoaneurysm after transcatheter aortic valve implantation. Gaia DF, Breda JR, Buffolo E, Palma JH. Eur J Cardiothorac Surg. 2013 Jan;43(1):e26. doi: 10.1093/ejcts/ezs575.
- Double transapical aortic and mitral valve-in-valve implant: An alternative for high risk and multiple reoperative patients. Gaia DF, Breda JR, Ferreira CB, Marcondes de Souza JA, Buffolo E, Palma JH. Int J Cardiol. 2012 Oct 16. doi:pii: S0167-5273(12)01283-1. 10.1016/j.ijcard.2012.09.162.c
- Tricuspid transcatheter valve-in-valve: an alternative for high-risk patients. Gaia DF, Palma JH, de Souza JA, Buffolo E. Eur J Cardiothorac Surg. 2012 Mar;41(3):696-8. doi: 10.1093/ejcts/ezr038.
- Replacement of pulmonary artery trunk in sheep using tubular valved heterograft in non-aldehydic preservation. de Souza HJ, Palma JH, Casagrande IS, Christo SC, Alves-Silva LS, de Almeida MA, Gaia DF, Buffolo E. Rev Bras Cir Cardiovasc. 2012 Jul-Sep;27(3):419-28.
- Off-pump coronary artery bypass surgery in selected patients is superior to the conventional approach for patients with severely depressed left ventricular function. Caputti GM, Palma JH, Gaia DF, Buffolo E. Clinics (Sao Paulo). 2011;66(12):2049-53.
- Transcatheter implantation of self-expandable valved prosthesis in outlet right ventricle an experimental study in pigs. Guilhen JC, Palma JH, Gaia DF, de Araujo AT, Teles CA, Branco JN, Buffolo E.Rev Bras Cir Cardiovasc. 2011 Jul-Sep;26(3):348-54.
- Implante transcateter de valva aórtica: resultados atuais do desenvolvimento e implante de um nova prótese brasileira. Gaia DF, Palma JH, Souza JAM, Ferreira CBND, Buffolo E. Rev Bras Cir Cardiovasc. 2011. 2011 Jul-Sep;26(3):338-47.
- Tricuspid Transcatheter Valve-in-Valve: An alternative for high risk patients. Gaia DF, Palma JH, Souza JAM, Ferreira CBND, Buffolo E. Eur J Cardiothorac Surg. 2011. 2012 Mar;41(3):696-8.
- Transapical mitral valve-in-valve implant: An alternative for high risk and multiple reoperative rheumatic patients. Gaia DF, Palma JH, de Souza JA, Ferreira CB, Macedo MT, Gimenes MV, Buffolo E. Int J Cardiol. 2012 Jan 12;154(1):e6-7.
- Transapical aortic valve implantation: results of a Brazilian prosthesis. Gaia DF, Palma JH, Ferreira CB, Souza JA, Agreli G, Guilhen JC, Telis A, Buffolo E. Rev Bras Cir Cardiovasc. 2010 Sep;25(3):293-302.
- Implante transapical de endoprótese valvada balão-expansível em posição aórtica sem circulação extracorpórea. Gaia DF, Palma JH, Marcondes JA, Guilhen JCS, Fischer C, Buffolo E. Rev Bras Cir Cardiovasc. 2009(24):233-38.
- Post-transplant lymphoproliferative disease presenting as a mass in the left ventricle in a heart transplant recipient at long-term follow-up. Palma JH, Guilhen JCS, Gaia DF, Telis A, Branco JNR, Buffolo E. The Journal of Heart and Lung Transplantation, v. 28, p. 206-208, 2009.
- Drenagem pericárdica videotoracoscópica no tratamento dos derrames pericárdicos. Palma JH, Gaia DF, Guilhen JCS, Branco JNR, Buffolo E. Revista Brasileira de Cirurgia Cardiovascular (Impresso), v. 24, p. 44-49, 2009.
- Tratamento endovascular das doenças da aorta: visão geral. Palma JH, Buffolo E, Gaia D. Revista Brasileira de Cirurgia Cardiovascular (Impresso), v. 24, p. 40-44, 2009.
- Cirurgia de revascularização do miocárdio usando apenas tomografia computadorizada como angiograma pré-operatório. Gaia DF, Palma JH, Branco JNR, Teles CA, Catani R, Buffolo E. Arquivos Brasileiros de Cardiologia (Impresso), v. 93, p. 45-47, 2009.
- Avaliação microscópica e ultra-estrutural do endotélio de veia safena preparada pela técnica "no touch". Silva VF, Ishigai MMS, Freymuller E, Branco JNR, Gaia DF, Gabriel EA, Romão RAL, Buffolo E. Revista Brasileira de Cirurgia Cardiovascular. 23, p. 323-329, 2008.
- Patent ductus arteriosus: endovascular treatment in adult patient. Gaia DF, Palma JH, Kim HC, Souza JAM, Alves CMR, Buffolo E. Arquivos Brasileiros de Cardiologia , v. 91, p. 25-27, 2008.
- Early complication after hybrid thoracic aortic aneurysm repair. Palma JH, Guilhen JCS, Gaia DF, Buffolo E. Interactive Cardiovascular and Thoracic Surgery, v. 7, p. 441-443, 2008.
- Endovascular treatment of chronic type A dissection. Gaia DF, Palma JH, Guilhen JCS, Buffolo E. Interactive Cardiovascular and Thoracic Surgery, v. 7, p. 164-166, 2008.
- Avanços no tratamento cirúrgico das valvopatias aórticas. Gaia DF, Palma JH, Buffolo E. Revista da Sociedade de Cardiologia do Estado de São Paulo, v. 4, p. 403-408, 2008.
- Cardiac muscle apoptosis: a comparison of myocardium revascularization with and without cardiopulmonary by-pass. Gaia DF, Moreira RS, Arrais M, Vinhola NCT, Buffolo E, Smith RL. Revista Brasileira de Cirurgia Cardiovascular (Impresso), v. 18, p. 221-226, 2003.
Prêmios Recebidos:
2019 – Best Clinical Case, PCR London Valves.
2015 – 1º. Lugar Tema Livre Oral - 42 Congresso da Sociedade Brasileira de Cirurgia Cardiovascular, Sociedade Brasileira de Cirurgia Cardiovascular.
2013 – Menção Honrosa no 41 Congresso da Sociedade Brasileira de Cirurgia Cardiovascular, Sociedade Brasileira de Cirurgia Cardiovascular.
2013 – 1º. Lugar Categoria Pôster - 40º Congresso da Sociedade Brasileira de Cirurgia Cardiovascular, Sociedade Brasileira de Cirurgia Cardiovascular.
2012 – 1º. Lugar categoria pôster – Congresso Brasileiro de Cirurgia Cardiovascular
2012 – 2º. Lugar categoria pôster – Congresso Brasileiro de Cirurgia Cardiovascular
2011 - Melhor Trabalho – Congresso Brasileiro de Cirurgia Cardiovascular
2011 - Melhor Trabalho – Congresso Brasileiro de Hemodinâmica e Cardiologia Intervencionista
2010 - 1o. Lugar Prêmio Saúde Abril – Doenças do Coração
2010 - Segundo melhor trabalho – Congresso Brasileiro de Cirurgia Cardiovascular
2002 - Melhor Trabalho - Cirurgia Aplicada – Prêmio Pereira Barreto - UNIFESP
2002 - Segundo Melhor Trabalho – Cirurgia Experimental – Prêmio Pereira Barreto - UNIFESP
2000 - Melhor Trabalho – Prêmio Pereira Barreto - UNIFESP
1999 - Menção Honrosa – CAPES Proin
1998 - Melhor Trabalho – XII Congresso Panamericano de Anatomia
Indicadores:
| Artigos Completos Publicados em Revistas Internacionais | 39 |
| Capítulos de Livros | 7 |
| Apresentações em Congressos | 128 |
| Orientações e Co-orientações de Teses | 11 |
| Orientações e Co-orientações de Iniciação Científica | 11 |

